日々の臨床で、多くの看護師が患者さんを受け持ちを行います。その中で酸素化が悪くなった患者さんへの対応や看護を実践する際に、怖い瞬間や対応に困った経験はありませんか?
そして、このような疑問はありませんか?
 キャン子
キャン子・酸素化が悪くなる原因って何?
・その時の対応(看護)ってどうすればいいの?
こんな疑問を持っている看護師の方は、多いのではないでしょうか?
酸素化が悪化する原因を理解することで、適切な対応(看護)を行うことができます。






キャンタマと
一緒に学びを深めていきましょう!




・低酸素血症の4つの原因
・低酸素血症時の対応(看護)
【結論】低酸素血症の4つの原因
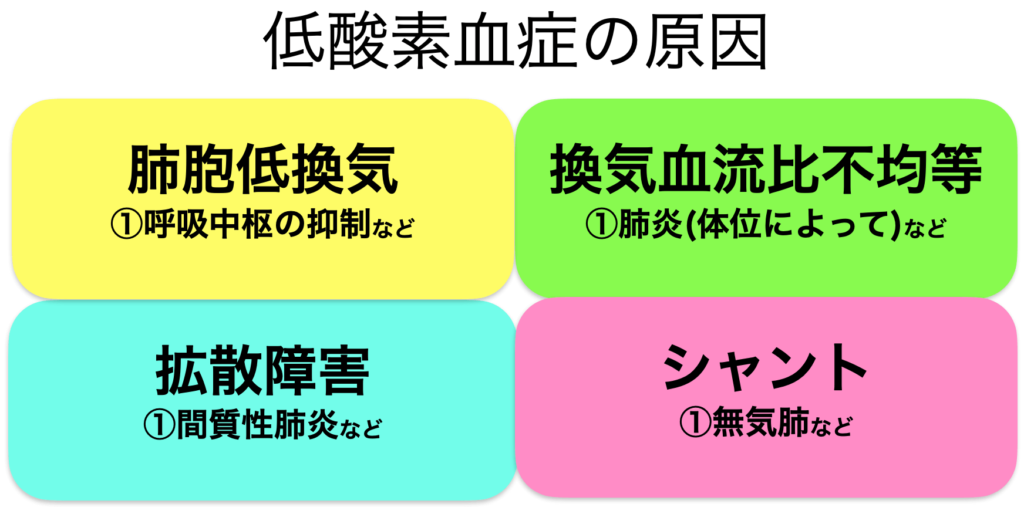



・肺胞低換気
・換気血流比不均等
・拡散障害
・シャント
低酸素血症には上記の通り4つの原因で酸素化が悪くなります。
普段臨床で働いていると、あまり聞きなれない言葉かもしれません。しかし、低酸素血症の患者さんの対応や看護を考える上では非常に大切です。






そもそもさ、、、
低酸素血症ってどんな状態だっけ、、、?






そうだね!!
まずは、そこから復習していこうか!
低酸素血症とは?
・動脈血中の酸素が不足した状態
低酸素血症とは、動脈血中の酸素が不足した状態です。注意しなければいけないのは、低酸素症と混同しないようにすることです。
・組織が低酸素に陥っている状態






紛らわしいなぁ、、、。
どっちも同じような意味じゃん!!






まぁ、そうなんだけどね、、、。
でもけっこう大事だよ、、、。
低酸素血症と低酸素症は混同しがちですが、
低酸素血症
→実際に動脈血中に酸素が足りない状態
低酸素症
→動脈血中の酸素は足りてるけど組織に酸素が届かないor酸素需給バランスが崩れるなど
低酸素症は、実際に動脈血中の酸素の量は足りているけど、うまく組織に届いていなかったり、代謝が亢進(発熱等)して酸素消費量が増加したときに組織で酸素が足りなくなることで起こるものです。






なるほど!!
低酸素血症は肺の問題で、
低酸素症は肺だけの問題じゃなくても起こるってことね!!






その通りだね!!キャン子すごい!!
じゃあ、低酸素血症の原因となる4つをもう少し掘り下げて理解していこう!!
低酸素血症の原因




最初にご紹介した通り低酸素血症には、肺胞低換気・換気血流比不均等・拡散障害・シャントの4つ原因があります。これを項目ごとに説明していきたいと思います。
肺胞低換気
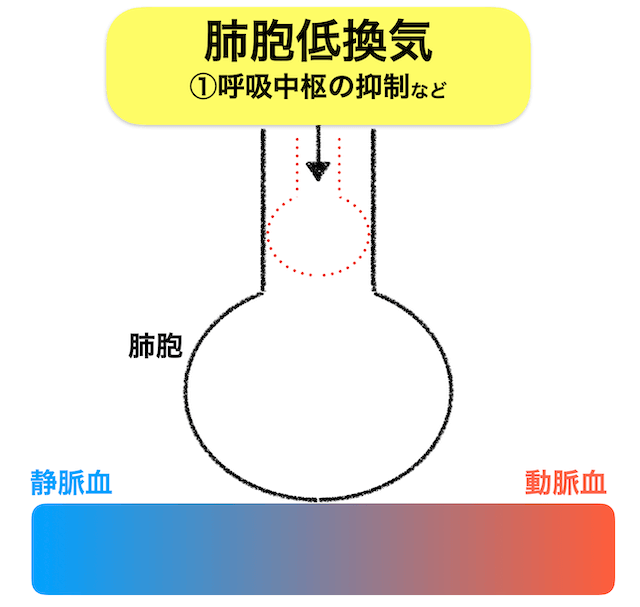



肺胞低換気:十分な換気が得られていない状態
低酸素血症の原因の「肺胞低換気」は、十分な換気が行えていおらず肺胞でのガス交換ができない状態で低酸素血症に陥ります。
正常であれば画像の黒ラインで示したくらい換気が十分であれば肺胞でガス交換ができます。しかし、赤のライン程度の換気では十分なガス交換ができずに、動脈血中に酸素を取り込むことができなくなります。
臨床で遭遇する症例で言えば、「術後の麻酔からの半覚醒状態」や「麻薬や眠剤等の呼吸抑制がある薬剤の使用」などで肺胞低換気により低酸素血症を起こすことがあります。
換気血流比不均等
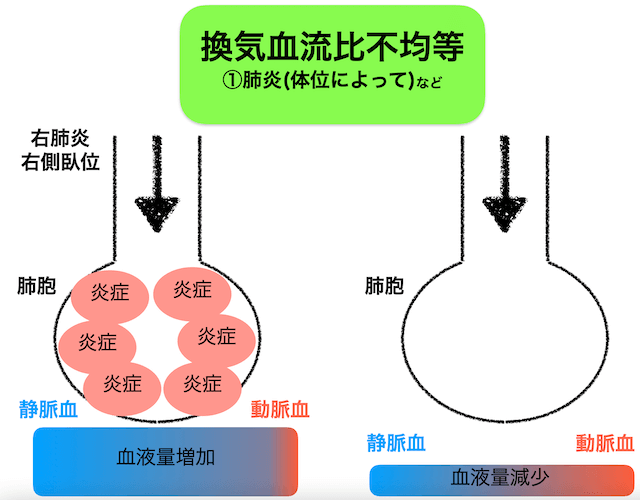



換気血流比不均等:ガス交換能力と血流の比が崩れている状態
低酸素血症の原因の「換気血流比不均等」は、ガス交換能力と血流の比が崩れている状態で低酸素血症に陥ります。
上記の様に右肺に肺炎があり右側臥位にすると、「右肺には炎症がありガス交換能力が低下」、しかし「重力で右肺の血流量は増加」しており、酸素を血液中に取り込むのには効率が悪い状態となっています。
臨床であれば、「上記の様にどちらかの肺のガス交換能力が低下」した場合でしょうか。






じゃあ、新型コロナとかは肺の背中側(下葉)が悪くなるって言うよね!






そうだね!
新型コロナによる肺炎では下側肺障害が起こると言われているから、仰臥位だとガス交換能力と血流の比が崩れてしまい酸素化が悪くなる事が多い印象かな。
拡散障害
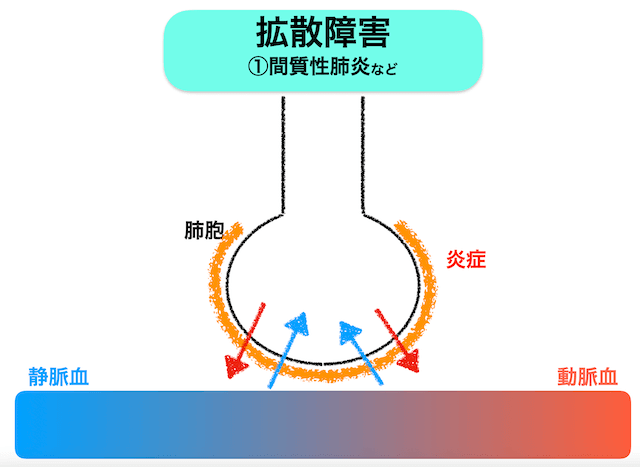



拡散障害:肺胞内の酸素が拡散する過程に問題がある状態
低酸素血症の原因の「拡散」は、肺胞内で酸素が拡散する過程に問題がある状態で低酸素血症に陥ります。
上記の図の様に酸素が拡散する際に、「間質が炎症や水分が多くなる事」や「肺胞の面積が減少する事」で拡散能力が低下し動脈血中の酸素が低下してしまう状態です。
臨床で遭遇する場面では、「間質性肺炎」や「肺気腫」等で低酸素血症に陥った場合がこの原因に該当します。






よく出てくる「拡散」ってなんだっけ?






拡散は「濃度の違いがある時に、濃い方から薄い方へ濃度が同じになるまで移動する」という意味かな。






と言うことは、
酸素が少ない静脈血が酸素が拡散されて酸素が豊富な動脈血になるんだね!






そういうことだね!
シャント
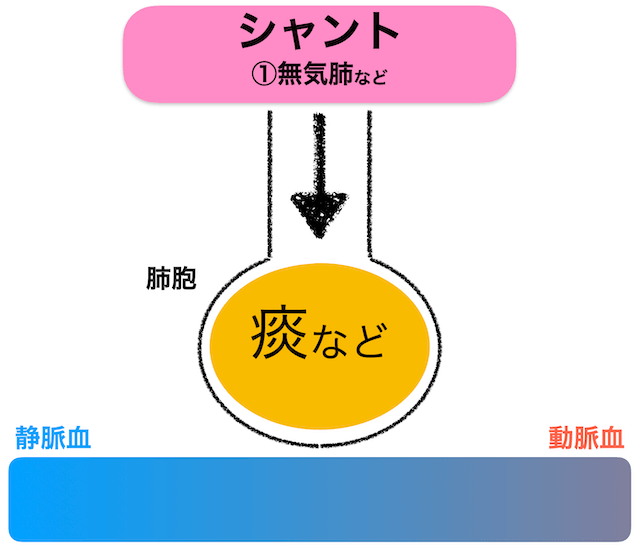



シャント:肺胞気と静脈血がガス交換されず動脈血に流れる状態
低酸素血症の原因の「シャント」は、肺胞気と静脈血がガス交換されず動脈血に流れる状態で低酸素血症に陥ります。
上記の図のように肺胞内に痰が詰まっている状態(無気肺)になると、肺胞気が静脈血とガス交換できずに動脈血に流れてしまい、シャントが多ければ多いほど他の肺胞ではカバーできなくなって低酸素血症になります。
臨床で遭遇する場面では、気道分泌物等が肺胞に貯留した事による「無気肺」がよく遭遇する場面です。
低酸素血症時の対応(看護)
では、私たち看護師が低酸素血症の患者さんがいた場合には、もちろん対応(看護)を行っていかなければなりません。
ここで大事なことは、
低酸素血症の原因によって対応(看護)が違う






じゃあ、
何で患者さんが低酸素血症になっているかをしっかり考えないといけないんだね!間違った対応をするとどうなるの?






結果的に行った対応が間違ってなければいいんだけど、もしかしたら患者さんの状態を僕らの看護によってさらに状態が悪化してしまう可能性もあるから注意が必要だね!






なるほど、、、。
しっかり低酸素血症の原因を考えて看護を行う必要があるのね!






そうだね!
じゃあ、原因別の対応や看護を一緒に学ぼう!
肺胞低換気の看護
肺胞低換気:十分な換気が得られていない状態
肺胞低換気は、そもそも十分な換気が得られていない状態で低酸素血症に陥っています。
そのような患者さんの場合は、肺胞にガス交換に必要な十分な空気を送り込んでやる必要があります。
肺胞低換気:補助換気






なるほど!
患者さんが空気を吸えてないのに酸素量をアップしてもあまり効果的ではないってことね!






そうだね!
空気を吸えてないなら補助換気を行う必要があるし、空気さえ入ればガス交換の能力は正常だからとりあえず空気を送り込むことが必要だね!
換気血流比不均等の看護
換気血流比不均等:ガス交換能力と血流の比が崩れている状態
換気血流比不均等は、ガス交換能力と血流の比が崩れていることによって低酸素血症に陥っています。
このような患者さんは、この換気血流比不均等を是正することで酸素化を維持することが出来ることが多いで。
換気血流比不均等:ポジショニング






酸素化がいい肺の血流を増やして酸素化を維持するってことね!






その通りだね!
様々な情報を統合して、どの体位で酸素化を維持するのに効果的かを考えてポジショニングしていく必要があるね!
拡散障害の看護
拡散障害:肺胞内の酸素が拡散する過程に問題がある状態
拡散障害では、肺胞内の酸素が拡散する過程に何か問題があることで低酸素血症に陥ります。
このような患者さんの場合、看護師として何か出来ることがあるかというと、なかなか難しいです。
拡散障害:看護介入は難しい






なるほど、、、。
拡散の過程が原因の場合は介入は難しいのか、、、。






そうだね、、、。
看護介入で拡散障害をどうにかすることはできないけど、安楽な体位や呼吸法を指導することはできるから、患者さんのために何ができるかを考える事が大切だと思います。
シャントの看護
シャント:肺胞気と静脈血がガス交換されず動脈血に流れる状態
シャントでは、肺胞気と静脈血がガス交換されずにそのまま動脈血に流れ込んでしまい低酸素血症に陥ります。
シャントの原因の多くは、「無気肺」によるものが多いので、体位ドレナージを行い必要時に吸引をして無気肺を解除する事で酸素化を改善することができます。
シャント:体位ドレナージ・吸引






フィジカルイグザミネーションで無気肺の位置を特定して、体位ドレナージと必要に応じて吸引を行い気道浄化を行う必要があるんだね!






その通りだね!!
キャン子すごいね!!
まとめ
今回の記事では、低酸素血症の原因とその対応(看護)についてまとめてきました。
大切なことは、なぜ目の前の患者さんが低酸素血症に陥っているかの原因を考え看護を提供していくことが大切です。
結果論として対応や看護が正解であればいいですが、間違っている場合は看護が患者さんの状態を悪化する可能性もあります。
看護を提供する前に一度立ち止まり、なぜその患者さんがそのような状況になっているかを、詳細に観察して、考え看護を提供することができれば、より良い看護を行えEBN(Evidenced Based Nursing)に繋がると思います。
患者さんを詳細に観察する方法やEBN(Evidenced Based Nursing)については下記の記事で記載していますので、気になる方がいましたら読んでいただければ幸いです。
患者さんにとって、より良い看護は何かをお互い一緒に考えていきましょう!









