皆さんは臨床でこんな事ありませんか?
 看護師
看護師・なんか急変に当たるんだよな〜、、、。私は呪われている、、、。
・患者さんの評価ってどうすればいいの?
・とりあえず、血圧とSPO2測定すればいいよね、、、。
・先生すぐに電話切って、何も患者さんの事を伝えられない、、、。
などなど、臨床で不安に思ったりしていませんか?
今回の記事では、
・急変を未然に防ぐ方法
・医師への効果的な報告方法
について、皆さんと情報共有できればと思っております。
*この記事は、3〜5分程度で読む事ができます。
急変を未然に防ぐ方法
臨床における急変を全く「0」にできるわけではありません、、、。
大切なことは、
急変する前に
「患者を適切に評価し介入する」
ことです。
院内における心停止では、
「6〜8時間前には観察可能な症状や兆候が出現する」
と言われています。
その観察可能な症状や兆候を、早期に認識して医師へつなげる事ができれば、
患者の急変を未然に防ぐ事が少なからず可能になると思います。
心停止回避コースのお勧めの「INARS」や、
キャンタマが患者さんを評価する際に
気を付けている事をお伝えしていきます。



心停止回避コース「INARS」
ここでは、キャンタマ自身も過去に受講して学びが多かった、
「心停止回避コース:INARS」についてご紹介します。
このコースは、NPO法人「医療危機管理支援機構」が運営されているコースです。
急変の第一発見者となる可能性の高い看護師のためのコースとなっています。
INARSは心停止を回避するために以下の3つを目的としています。
1.患者の見方や対応について学ぶ(個々のスキルアップ)
2.チームで戦うことの意義を学ぶ(チームのスキルアップ)
3.必要なタイミングで医師を要請するための報告について学ぶ
出典元:NPO法人 医療危機管理支援機構 「INARSとは-医療危機管理支援機構」https://meccso.jp/inars/about-inars.html
INARSコースに興味のある方はぜひ受講してみて下さい。
非常に学びが多いコースです。
第一印象後に1次評価(ABCDE)
キャンタマが患者さんを評価する上で大切にしていることは、
まずは、
・「第一印象」で緊急性を判断し心肺停止でないかを除外
・いつもの様子と違い「変だな?」と思ったら、1次評価「ABCDE」へ移行して評価
この様に、まずは緊急性を判断して
もし心肺停止であれば直ぐに応援要請を行い、蘇生処置へ移行します。
緊急ではないけど「変だな?」と思ったら、
1次評価へ移行し、患者さんを詳細に評価します。
それでは、キャンタマが日頃に患者さんを看る際のABCDE各項目における
観察項目や注意点について説明していきます。
A「気道」
・見て→胸郭の上がり
・感じて→呼気
・聞いて(発声の有無)→普通に発声していればほぼ気道は開通
気道に関してはこの3項目について観察をしています。
ここから気道が「開通」「狭窄」「閉塞」かを考え介入します。
・「開通」→Bの評価へ移行
・「狭窄」「閉塞」→何らかの介入(医師へ報告、頭部後屈顎先挙上など)
「閉塞」でそのまま放置する看護師はいないと思いますが、
怖いのは「狭窄」です。
例えば、




・なんかこの薬使い始めてから、息がしにくいんだよね?
「ヒューヒュー」いうんだよ、、、。
・手術(抜管後)終わった後から、なんか息苦しくって「ヒューヒュー」いうんだよ。
「吸気時の聞こえる喘鳴」=ストライダー
と言われ、喉頭や気管支の狭窄や閉塞等で聴取されます。
このまま放置すると、患者さんは急変する可能性が高いので、
介入する必要があります。
B「呼吸」
・呼吸回数
・呼吸パターン
・呼吸音
・SPO2
キャンタマは主に呼吸に関しては、この4項目について観察しています。
特に留意して観察している事は「呼吸回数」です。
たまにこんな患者さんいませんか?




全然大丈夫よ、、はぁーはぁ、、、。
苦しくないわよ、、はぁーはぁ、、、。
確かにSPO2は正常範囲だけど頻呼吸の患者さん。
「SPO2低下→頻呼吸→SPO2正常化」
で正常範囲を保っているだけで、酸素化は低下している可能性があります、、、。






このままの状態で放置していると、
いずれ呼吸回数で酸素化が維持できず、
破綻して、患者さんが急変する可能性が高くなります。
SPO2の値だけでなく「呼吸回数」
に留意して患者さんを評価し、必要時介入することが大切です。
C「循環」
・血圧
・脈拍
・皮膚所見
循環の評価では、主にこの3項目について評価しています。
循環に関しては、
「ショックを早期に認識する」事が大切だと思います。
血圧や脈拍で評価する事も大切ですが、
本当に大切なのは、実際に患者さんに触れて評価できる、
「皮膚所見」になります。




「なんかぼぉーとするな、、、。」
血圧:100−50mmHg、HR :100回/分
だけど四肢冷感あり。
こんな患者がいた際は要注意です、、、。






血圧=心拍出量(HR×1回拍出量)×末梢血管抵抗です。
人間の体は血圧が下がると、死なない様に代償機構が働き、
頻脈や四肢冷感(末梢血管抵抗↑)が出現し、血圧維持に努めます。
頻脈や四肢冷感が出現した際に、評価し介入すれば、
急変のリスクを軽減することができると思います。
D「中枢神経系」
・GCS
・瞳孔
・麻痺
・血糖値
中枢神経系を評価する際は、キャンタマこの4項目について、
注意して観察しています。
GCSや瞳孔、麻痺等は皆さもご承知のとおりかと思いますが、
大切な事は、
急激な意識障害が起こっていないかを評価していく事だと思います。
また、注意するのは、血糖値による意識障害です。




【糖尿病で血糖降下剤の内服と皮下注をしている患者】
検査のため朝食が遅食となっていた。
検査出しの為に訪室すると、
GCS:3/4/5
「呼びかけに開眼し、混乱した会話、痛み刺激で手を払う」
意識レベルとなったいた、、、。
血糖値を測定すると45mg/dl。






当院でもあったインシデントですが、
血糖降下剤の内服、もしくは皮下注射後に検査で遅食となり、
低血糖になるインシデントです。
また、意識レベルの評価で難しいのは、夜間の評価ですよね、、、。
「意識レベル低下?」「寝ているだけ?」
この評価って難しいですよね、、、。
わざわざ寝ている患者さんを起こして評価するのか?
皆さんは、夜間の意識レベルの評価は日頃どうしていますか?
E「環境要因」
・全身観察(出血・外傷の有無)
・体温
Eに関しては、この2点について注意深く観察しています。
「なんか変だな?」と思いABCD評価したけど正常範囲内、、、、
でも全身観察して、
「オムツ開けたら下血」していた、、、。
なんて事があるかもしれません。
そのままにしていたら、
いずれ循環血液量減少性ショックへ移行して「急変」する可能性もあります。
なので、E項目で全身を観察する事は大切です。
またこんな事もあります、、、






ABCD評価したけど、気になる点はないな、、、。
でも、看護師の第6感が「この患者さんは怪しい、、、」と言っている。




だから、何ともないって言ってるじゃん、、、。
ちょっとトイレに行こうと思って転んだだけだよ、、、。






「転んだんですか?」
「ちょっと全身を見せてください、、、。」
(頭に皮下血腫あるやないか、、、。頭部外傷、、、。)
「ベッドに安静にしていて下さい、、、。先生に相談しますね。」
(はぁ、、、。
インシデント、、、。インシデント、、、。インシデント、、、。)
最後のEで全身をもれなく評価していく事が大切です。
ここまでが、ABCDEの項目でキャンタマが注意しているポイントになります。
患者が発する「声(症状)なき声(症状)」を聞いて(看て)いきましょう!
ABCDEの項目に沿って、急変する前に適切に評価し医師へつなぐ事ができれば、
防げる急変もあると思います。
でも、医師への報告も難しいですよね。
次は、医師への効果的な報告方法をご紹介していきます。




医師への効果的な報告方法
適切に評価しても、医療行為が必要な場合は、
緊急性や患者の状況を
医師へいかに適切に伝える事ができるかが大切になります。
様々な報告方法がありますが、
今回は、「I-SBARC」について皆さんにお伝えしていきます。
「I-SBARC」は緊急時に簡潔で安全に報告を行うためのツールです。
報告方法「I-SBARC」とは
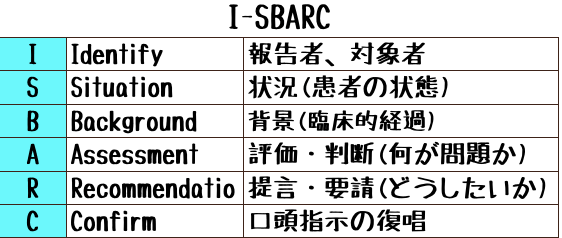



「I-SBARC」で報告する際は、上記の表の上から順序立てて報告していきます。
ABCDEの項目で、転倒した患者を例にあげて報告してみます。






先生!〇〇さんなんですけど、、、。
転んで頭に「たんこぶ」できちゃったんです。
診察しにきて下さい。






今は忙ししい!
後で行く!ブチ、、、。






I :〇〇病棟のキャンタマです。××室の△△さんの報告です。
S:ABCD問題ないですが、Eの全身評価で頭皮に皮下出血があります。
B:心不全で入院していて、af(心房細動)があり抗凝固薬内服中です。
A:転倒の訴えもあり、店頭による頭部外傷だと思います。
R:診察をお願いします。






ABCDは問題ないんだね。
でも抗凝固薬内服しているからね、、、。
すぐにCT検査するから準備しといて下さい!






C:わかりました。CT検査の準備しておきます。
前者は極端な例ですが、、、。
医師は優先順位が低いと判断して、数時間経っても来てくれないかもしれません、、、。
急変時や、臨床で忙しい時はこの様な報告になっていませんか?
的確に患者の情報を医師へ伝えるのも、看護師の腕の見せ所です。
まとめ
急変対応って慌てるし、慣れてないと混乱しますよね、、、。
急変対応は「こうするべきだ」「ああするべきだ」の前に、
患者さんの事を考えれば、急変する前に介入し、
「急変させない看護」をしていく事が大切だと思います。
防げない急変も中にはあるかもしれません、、、。
でも、防げる急変もあるとキャンタマは思います。
「ABCDEを的確に評価し介入」「医師への効果的な報告方法」
を行い、みんなで患者の急変を未然に防いでいきましょう。

